Paris-Klassifikation: Kolorektale Frühkarzinome
Alexander Meining, Ulm und Thomas Rösch, Hamburg
Die im allgemeinen Teil vorgestellte und diskutierte Paris-Klassifikation für oberflächige/ frühe Tumoren sollte Teil einer standardisierten Terminologie zur endoskopischen Befunderfassung sein. Hier nochmals die schematische Darstellung.
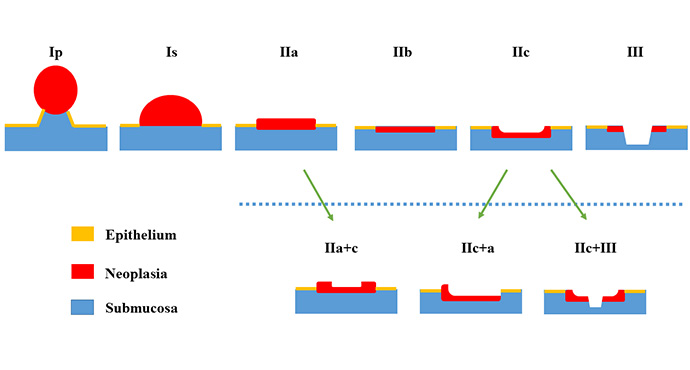
Diese Klassifikation gilt für den gesamten Gastrointestinaltrakt. Im Kolon gibt es jedoch noch zusätzliche Charakteristika, die es zu berücksichtigen gilt. Zum einen kann im Kolon im Gegensatz zum oberen GI-Trakt auch dann eine alleinige Resektion als kurativ erachtet werden, wenn die Submukosa bis zu 1000 μm infiltriert ist und eine sog. „low-risk“-Konstellation am Resektat vorliegt (G1/2, L0, V0, R0). Weiterhin gilt es zu beachten, dass pT1-Karzinome im Kolorektum per definitionem immer die Submukosa infiltrieren. Für mukosale Karzinome oder pTis gilt hier der Begriff: hochgradige intraepitheliale Neoplasie/ Dysplasie.
Es sollte berücksichtigt werden, dass im Kolon die Vielzahl aller Läsionen Adenome (meistens tubulo/ tubulo-villös mit niedriggradiger Dysplasie) sind. V. a. bei polypoiden Befunden (Ip und Is) spielt somit sicherlich die Größe der Läsion eine wesentliche Rolle (obgleich die Paris-Klassifikation im allgemeinen Sinne nur Läsionen kleiner 2 cm beschreibt). Weiterhin gibt es v.a. im Kolon gute Evidenz nicht nur auf die Morphe der Läsion sondern auch auf die Oberflächenstruktur der Mukosa zu achten um ein malignes Potential besser abschätzen zu können (siehe hierzu auch www.endoscopy-campus.com/klassifikationen/nice-klassifikationen-zur-colonpolypen-differentialdiagnose/).
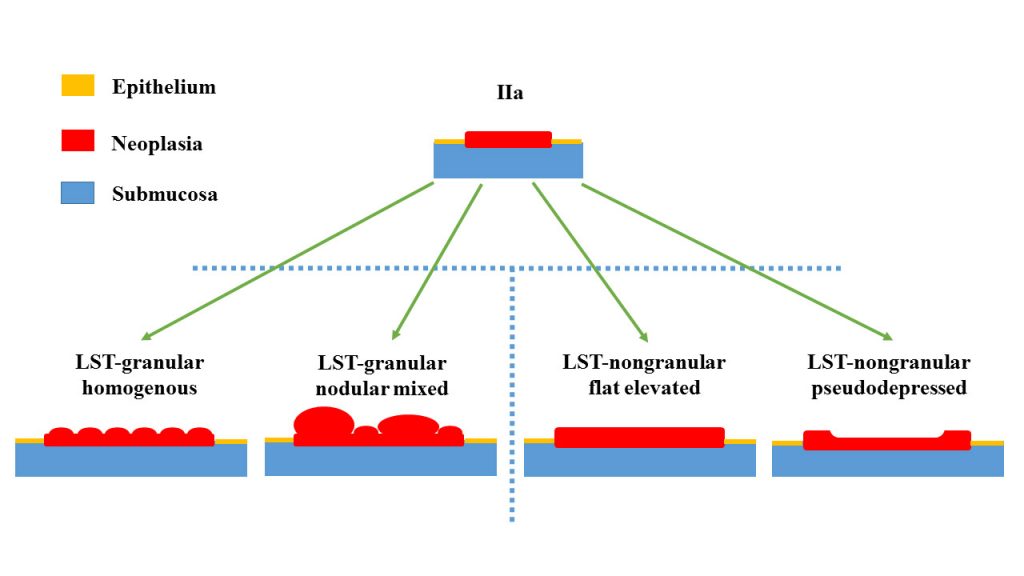
Last not least sind als zusätzliche Untergruppe der Typ IIa-Läsionen die sogenannten „lateral spreading tumors“ (LST) zu berücksichtigen. Diese Subgruppe wird wiederum unterteilt, da unterschiedliche Eigenschaften der LSTs ein unterschiedliches neoplastisches Potential implizieren und daher auch unterschiedlich endoskopisch therapiert werden sollten. LSTs sind immer größer als 2 cm (!) und werden als „granular-type“ or „non-granular type“ bezeichnet. Die Gruppe der „LST-granular homogenous“ sind hierunter am häufigsten und weisen trotz der manchmal erheblichen Größe fast immer nur einen niedriggradige Dysplasiegrad auf. Bei den „nodular mixed“ spielt wohl die Größe des Knotens eine Rolle, da bei nodulären Anteilen über 1 cm schon häufig eine höhergradige Neoplasie vorliegt. Die „nongranular“ LSTs weisen häufiger eine höhergradige Neoplasie auf. In mehreren Studien liegen die Raten an submukosa-invasiven Karzinomen bei beiden Formen etwa bei 1-3% (granular) versus bis zu 15% (non-granular) mit der Ausnahme von eingesenkten Formen der non-granular Formen (hier deutlich höher); eine Übersicht findet sich in Tabelle 11 der DGVS-Leitlinien zur Qualitätssicherung der gastrointestinalen Endoskopie, Abschnitt Koloskopie Denzer http://wwwdgvsde/leitlinien/qualitaetsanforderungen-in-der-gastrointestinalen-endoskopie/).
Nachfolgende Abbildung zeigt schematisch die Paris-Kassifikation für den „Sonderfall: Kolon“, v.a. in Bezug auf größere flache Tumoren.
Hier Bildbeispiele zur Verdeutlichung der Klassifikation (einschließlich deren Schwächen).
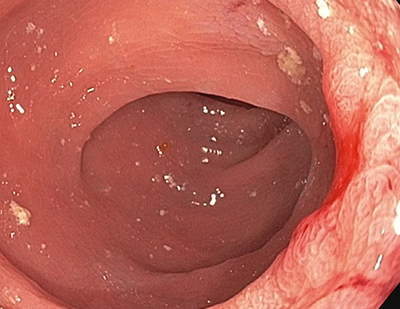
Beispiel Kolon 1: Typ Ip
Beispiele Kolon 2: Typ Is
Histologie: Keine Neoplasie! Nur Hyperplasie. Bei dieser Is+c (sessile Läsion mit zentraler Einkerbung) hilft dann doch die erweiterte Bildgebung zur Beurteilung der Oberfläche (hier BLI und Zoom) um eindeutig ein NICE-I Muster festzustellen.
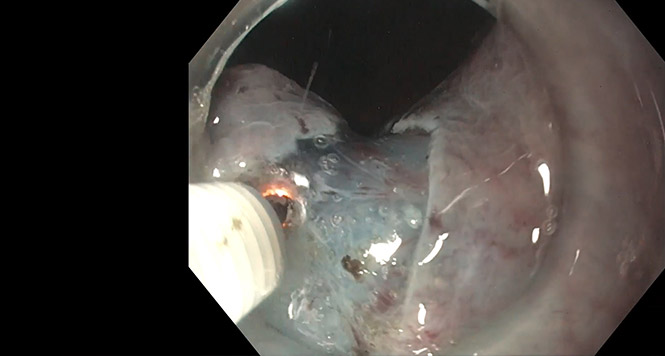
Beispiele Kolon 3: Typ IIa
Histologie: pT1-Karzinom mit high-risk-Konstellation bei Lymphgefäßinvasion (links) und pT1-Karzinom mit low-risk-Situation (rechts). Interessant dahingehend, da links primär „nur“ eine Vollwandresektion erfolgte, in dem rechts gezeigten Fall aufgrund der zentralen Einsenkung (IIa+c) primär eine onkologische Resektion erfolgte. Hatte man anders erwartet! Das endoskopische „fleischige“ (non-granular type) Muster mit Verlust des Schleimhautmusters ist in beiden Fällen karzinomverdächtig
Beispiel Kolon 4: Typ IIc
Histologie: pT2-Karzinom! Hier hat sich das bestätigt, was unsere japanischen Kollegen schon länger postulieren, dass (auch relativ kleine) IIc-Läsionen wohl immer onkologisch operiert werden sollten. Hier erfolgt bei non-lifting-sign und knapp 2 cm großer Läsion zunächst die endoskopische Vollwandresektion.
Beispiele Kolon 5: LST granular type
Histologie: Low-grade IEN mit vereinzelt fokal high-grade IEN. Der Befund ist semiziruklär ausgeprägt mit sessilen Anteilen
Histologie: Low-grade IEN. Der Befund im Rektum ist so flach ausgeprägt, daß er in voller Insufflation (links) und ohne NBI (dann rechts) kaum zu sehen ist
Histologie: In beiden Fällen low-grade IEN. Der Befund rechts dehnte sich hierbei nahezu zirkulär wachsend über knapp 7 cm im Rektum aus.
Beispiele Kolon 6: LST granular type, nodular-mixed
Histologie: pT1-Karzinom mit low-risk-Kriterien (endoskopische R0-Resektion). Eigentlich fast der gleiche Befund wie im Beispiel 5 links gezeigt. Nur erscheint vorne ein größerer Nodus. Mit dem LCI-Modus (siehe hierzu auch www.endoscopy-campus.com/lehrvideo/endoskopische-diagnostik-von-colonpolypen-anhand-der-nice-klassifikation/ ) zeigt sich zentral dann doch auch eine verstärkte Vaskularisierung und eine Unterbrechung der Mukosastruktur – und somit ein Charakteristikum einer fortgeschrittenen Neoplasie.
Histologie: Tubulo-villöses Adenom mit partiell hochgradiger IEN. Großes Areal über 2/3 der Zirkumferenz. Der größte noduläre Anteil ist rechts nochmals besser dargestellt.
Beispiele Kolon 7: LST nongranular type
Histologie: Fast gleiches Bild wie oben, im NBI-Zoom-Modus auch etwas auffällige Vaskularisierung. In der Histologie jedoch „nur“ low-grade IEN?!
Beispiele Kolon 8: LST nongranular type, pseudodepressed
Histologie: Beide Befunde: high-grade IEN. Links hätte man aufgrund des nodulären Anteils bei 8:00 Uhr auch an einen „LST granular type, nodular-mixed“ denken können. Der zentrale Anteil erfüllt jedoch die Kriterien eines „LST nongranular, pseudodepressed“.