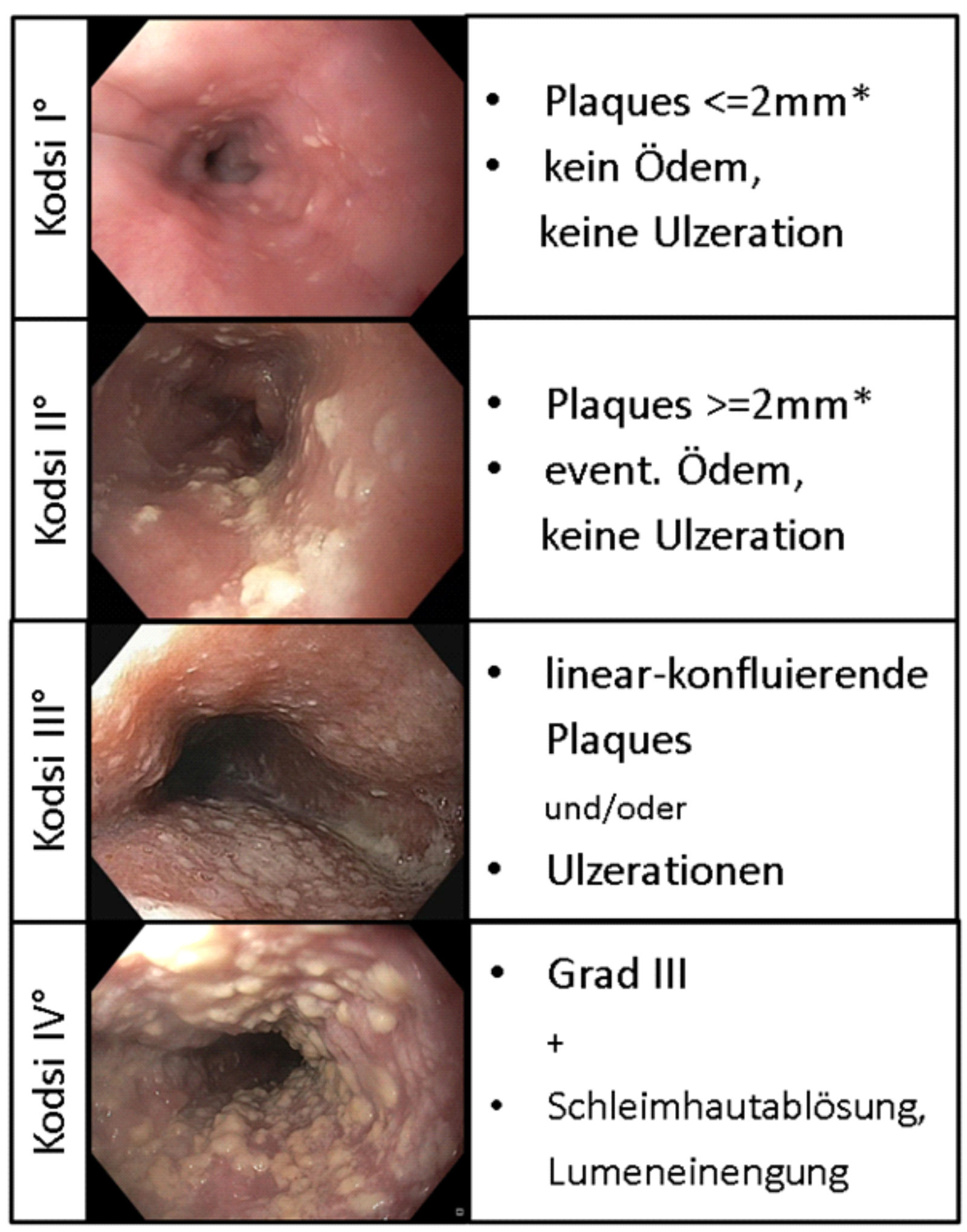
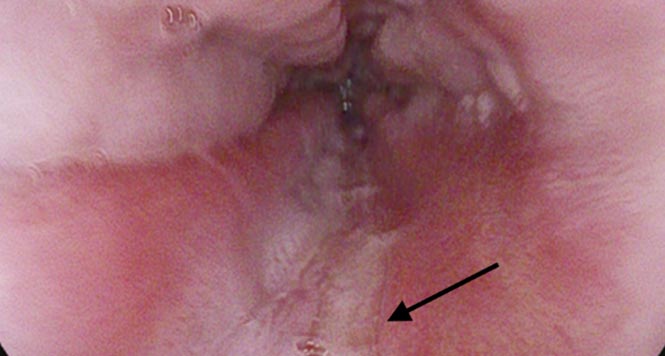
Klassifizierung der Candida-Ösophagitis nach Kodsi
Dr. med. Daniel Fitting
Universitätsklinikum Würzburg Medizinische Klinik und Poliklinik II
Die Soor-Ösophagitis (Sohr=altdeutsch „verwelken“) ist die häufigste infektiöse Ösophagitis. Bei ca. 4% der Patienten1, die eine ÖGD erhalten, werden die charakteristischen, schwierig abwaschbaren, weißen Plaques detektiert. Diese bestehen aus Leukozyten, nekrotischer Mukosa und den Candida-Pseudohyphen. Häufigster Erreger ist C. albicans mit nur seltenem Vorkommen von C. glabrata oder C. krusei, so dass eine mikrobiologisch weiterführende Diagnostik vor Lokaltherapie mit Amphotericin B oder systemischer Triazoltherapie in der Regel nicht notwendig ist.
Klinisch manifestiert sich die Erkrankung durch Dysphagie, epigastische Schmerzen oder einer oralen Candidose. 40% der Patienten bleiben assymptomatisch2. Risikofaktoren einer Soorösophagitis sind eine Immunsuppression oder Motilitätsstörungen des Ösophagus. Aber auch temporäre Einflussfaktoren wie eine PPI-Therapie, lokale Steroide, Antibiotikatherapie, ein schlecht-eingestellter Diabetes und Mangelernährung begünstigen eine lokale Invasion der in der normalen Flora vorkommenden Hefen 3.
Therapeutisch kann bei mildem Befall im oberen Ösophagus-Drittel eine Lokaltherapie mit Amphothericin B oder Nystatin diskutiert werden. In der Regel erfordert der Ösophagus-Befall jedoch eine systemische Therapie. Diese sollte mit Fluconazol 200-400mg/die oral über 14-21 Tage durchgeführt werden. Bei ausgeprägter Dysphagie kann ein parenteraler Therapiebeginn mit Fluconazol 6mg/kg KG/die notwendig sein. Für refraktäre Verläufe stehen Itraconazol/Voriconazol oder Echinocandine zur Verfügung 4.
Endoskopisch kann das Ausmaß des ösophagealen Candidabefalls nach Kodsi klassifiziert werden 2. Diese korreliert mit Ausmaß der klinischen Symptomatik und bei CD4-Zell-Zahl bei HIV-Patienten 1. Der Klassifikations-Name, analog dem umgangssprachlichen Erbrechen im Deutschen, ermöglicht die leichte Einprägsamkeit und so strukturierte Befundung auf hohem akademischen Niveau.
1. Asayama N, Nagata N, Shimbo T, et al. Relationship between clinical factors and severity of esophageal candidiasis according to Kodsi’s classification. Dis Esophagus 2014; 27: 214–219.
2. Kodsi BE, Wickremesinghe C, Kozinn PJ, et al. Candida esophagitis: a prospective study of 27 cases. Gastroenterology 1976; 71: 715–719.
3. Mushi MF, Ngeta N, Mirambo MM, et al. Predictors of esophageal candidiasis among patients attending endoscopy unit in a tertiary hospital, Tanzania: a retrospective cross-sectional study. Afr Health Sci 2018; 18: 66–71.
4. Pappas PG, Kauffman CA, Andes DR, et al. Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America. Clin Infect Dis 2016; 62: e1-50.