Wie gefährlich sind serratierte Adenome?
Thomas Rösch, Hamburg
Gut. 2015 Mar 2. pii: gutjnl-2014-308603 und Gut. 2014 Nov 16. pii: gutjnl-2014-307793
| Clinical and endoscopic predictors of cytological dysplasia or cancer in a prospective multicentre study of large sessile serrated adenomas/polyps |
| Nicholas G Burgess, Maria Pellise, Kavinderjit S Nanda, Luke F Hourigan, Simon A Zanati, Gregor J Brown, Rajvinder Singh, Stephen J Williams, Spiro C Raftopoulos, Donald Ormonde, Alan Moss, Karen Byth, Heok P’Ng, Duncan McLeod, Michael J Bourke |
Objective
The serrated neoplasia pathway accounts for up to 30% of all sporadic colorectal cancers (CRCs). Sessile serrated adenomas/polyps (SSA/Ps) with cytological dysplasia (SSA/P-D) are a high-risk serrated CRC precursor with little existing data. We aimed to describe the clinical and endoscopic predictors of SSA/PD and high grade dysplasia (HGD) or cancer.
Design
Prospective multicentre data of SSA/Ps ≥20 mm referred for treatment by endoscopic mucosal resection (September 2008–July 2013) were analysed. Imaging and lesion assessment was standardised. Histological findings were correlated with clinical and endoscopic findings.
Results
268 SSA/Ps were found in 207/1546 patients (13.4%). SSA/P-D comprised 32.4% of SSA/Ps ≥20 mm. Cancer occurred in 3.9%. On multivariable analysis, SSA/P-D was associated with increasing age (OR=1.69 per decade; 95% CI (1.19 to 2.40), p0.004) and increasing lesion size (OR=1.90 per 10 mm; 95% CI (1.30 to 2.78), p0.001), an ‘adenomatous’ pit pattern (Kudo III, IV or V) (OR=3.98; 95% CI (1.94 to 8.15), p<0.001) and any 0-Is component within a SSA/P (OR=3.10; 95% CI (1.19 to 8.12) p0.021). Conventional type dysplasia was more likely to exhibit an adenomatous pit pattern than serrated dysplasia. HGD or cancer was present in 7.2% and on multivariable analysis, was associated with increasing age (OR=2.0 per decade; 95% CI 1.13 to 3.56) p0.017) and any Paris 0-Is component (OR=10.2; 95% CI 3.18 to 32.4, p<0.001).
Conclusions
Simple assessment tools allow endoscopists to predict SSA/P-D or HGD/cancer in SSA/Ps ≥20 mm. Correct prediction is limited by failure to recognise SSA/P-D which may mimic conventional adenoma. Understanding the concept of SSA/P-D and the pitfalls of SSA/P assessment may improve detection, recognition and resection and potentially reduce interval cancer.
| Long-term risk of colorectal cancer in individuals with serrated polyps |
| Øyvind Holme, Michael Bretthauer, Tor J Eide, Else Marit Løberg, Krzysztof Grzyb, Magnus Løberg, Mette Kalager, Hans-Olov Adami, Øystein Kjellevold, Geir Hoff |
Objective
Although serrated polyps may be precursors of colorectal cancer (CRC), prospective data on the longterm CRC risk in individuals with serrated polyps are lacking.
Design
In a population-based randomised trial, 12 955 individuals aged 50–64 years were screened with flexible sigmoidoscopy, while 78 220 individuals comprised the control arm. We used Cox models to estimate HRs with 95% CIs for CRC among individuals with ≥1 large serrated polyp (≥10 mm in diameter), compared with individuals with adenomas at screening, and to population controls, and multivariate logistic regression to assess polyp risk factors for CRC.
Results
A total of 103 individuals had large serrated polyps, of which 81 were included in the analyses. Nonadvanced adenomas were found in 1488 individuals, advanced adenomas in 701. Median follow-up was 10.9 years. Compared with the control arm, the HR for CRC was 2.5 (95% CI 0.8 to 7.8) in individuals with large serrated polyps, 2.0 (95% CI 1.3 to 2.9) in individuals with advanced adenomas and 0.6 (95% CI 0.4 to 1.1) in individuals with non-advanced adenomas. A large serrated polyp was an independent risk factor for CRC, adjusted for histology, size and multiplicity of
concomitant adenomas (OR 3.3; 95% CI 1.3 to 8.6). Twenty-three large serrated polyps found at screening were left in situ for a median of 11.0 years. None developed into a malignant tumour.
Conclusions
Individuals with large serrated polyps have an increased risk of CRC, comparable with
individuals with advanced adenomas. However, this risk may not be related to malignant growth of the serrated polyp.
Was Sie hierzu wissen müssen
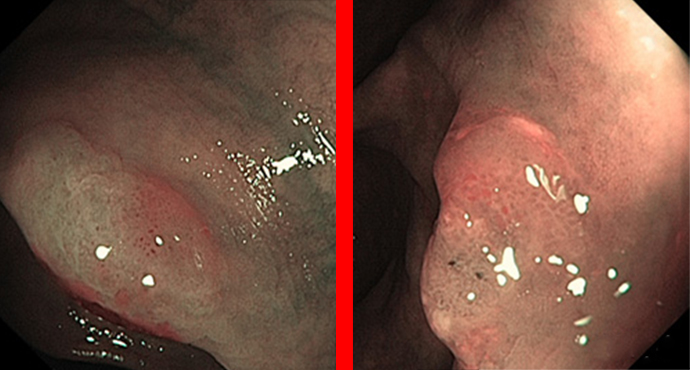
Sessil serratierte Adenome (SSA) sind die neueste Modeerscheinung in der gastroenterologischen Endoskopie.
Einzelne histopathologische Untersuchungen zeigen einen separaten Pathway zum Karzinom (1, 2), offenbar auch mit Einzelbeschreibungen sehr aggressiver Karzinome (3, 4). Die Prävalenzdaten bezüglich der SSA rangieren zwischen 2.8% und 9% abhängig von der Spezialisierung der Zentren und der Indikation (5-7). Die Definitionen sind allerdings unscharf, deswegen wird oft synonym der Begriff sessil serratiertes Adenom/Polyp (SSA-P) verwendet, da die histopathologische Abgrenzung von „genuin“ hyperplastischen Polypen (HP) – offenbar ohne erkennbares Malignitätsrisiko – schwer ist; es gibt eine hohe Rate von Diagnosewechsel von HP auf SSA bei histopathologischer Nachbefundung durch Experten (8, 9), jedoch auf eine große Meinungsvielfalt (Interobserver-Variabilität) zwischen diesen Experten (10-12)
Als flache, oft schlecht sichtbare und vorwiegend rechts lokalisierte Läsionen gelten sie als eine der Hauptschuldigen für Intervallkarzinome. Dies könnte zum einen daran liegen, dass diese Läsionen charakteristisch sehr flach und oft „durchscheinend“ imponieren, oft auch von gelblichem Schleim überlagert, der wie Restverschmutzung aussieht. Zum anderen wird aber auch behauptet, diese Läsionen seinen biologisch aggressiver (3, 4)
Zu den wenigen größeren und klinisch orientierten Serien sind jetzt zwei relevante Papers in der Zeitschrift GUT erschienen. Beide zeigen ein gewisses Risiko, das diese Läsionen in sich tragen, jedoch eher ähnlich dem der konventionellen Adenomen.
Die Auswertung von 268 serratierten Adenomen aus der großen australischen Adenomstudie zeigte eine Rate an zytologischer Dysplasie von etwa 1/3. Sehr ähnliche endoskopische Kriterien wie bei den konventionellen (flachen) Adenomen nämlich Alter, Läsionsgröße und adenomartiges Aussehen hatten hier einen gewissen Vorhersagewert.
Das Vorhandensein zytologischer „Dysplasie“ entspricht in etwa der Dysplasiegradierung (low/high-grade intraepitheliale Neoplasie) bei den konventionellen Adenomen, ohne solche Dysplasie ähneln die SSA/P dann eher den Hyperplasten. Hier finden sich bei den SSA/P ab 2 cm Größe hochgradige Dysplasien in etwa 7%, damit in einem ähnlichen Rahmen wie bei den konventionellen Adenomen; kennzeichnend waren hier zunehmendes Alter der Patienten wie auch sessile (erhabene) Anteile, ebenso ganz wie bei den flachen Adenomen. Also stark vereinfacht: Je mehr die SSA/P wie Adenome aussehen, desto gefährlicher sind sie.
Die andere Analyse aus der großen norwegischen Sigmoidoskopie-Studie präsentierte Langzeitdaten von 81 Patienten mit größeren (≥ 1cm) serratierten Läsionen im 10-Jahres-Verlauf. Auf die Patienten bezogen, lag das Karzinomrisiko ähnlich hoch wie bei fortgeschrittenen Adenomen. Allerdings wurden 23 solche Läsionen belassen, und nach 11 Jahren war aus keinem direkt ein Karzinom entstanden.
Die Studie ist methodisch eine Unteranalyse einer großen Sigmoidoskopie-Studie (13), d.h. Patienten mit Polypen in der Sigmoidoskopie wurden dann auch koloskopiert und die gefundenen serratierten Polypen stammen also aus beiden Untersuchungen; nicht eingeschlossen sind daher naturgemäß Patienten mit negativem distalem Kolon und SSA/P proximal des sigmoidoskopischen Eindringbereichs, eine möglicherweise signifikante Limitation. Trotzdem besticht die Studie mit einem sensationell langen Follow-up, fast 11 Jahre. 81/103 der Patienten mit SSA/P von 1 cm oder größer konnten eingeschlossen werden. Im Follow-up zeigte sich ein ähnlich hohes Karzinomrisiko (Hazard Ratio 2.5) wie bei fortgeschrittenen Adenomen (HR 2.0). Aus dem Parallelbefund von 23 Patienten mit belassenen größeren SSA/P ohne Karzinomentwicklung auch nur in einem einzigen Fall nach im Mittel 11 Jahren schlussfolgern die Autoren, dass die Patienten wie die anderen Polypenträger ein erhöhtes Risiko haben, aber nicht notwendigerweise die Krebsentstehung aus den SSA/P selbst erfolgen müsse. Natürlich sind die begrenzte Fallzahl und möglicherweise veraltete histologische Kriterien mögliche Limitationen dieser retrospektiven Analyse.
Beide Studien sind sehr interessant und ergeben keine Hinweise, dass serratierte Läsionen im klinisch Alltag gefährlicher als konventionelle (flache) Adenome sind. Ob sie leichter übersehen werden als diese, steht allerdings noch dahin.
Sicher sollte man im klinischen Alltag sessil serratierte Adenome zwar weiterhin eifrig suchen, aber vor allem nach diesen beiden wichtigen Papers nicht überbewerten, z.B. durch erniedrigte Follow-up-Intervalle. Derzeitige Richtliniendiskussionen bewegen sich dahin, den SSA/P auch ähnliche Nachsorge-Intervalle zuzuschreiben wie den Adenomen. Die histopathologische Variabiität als „Goldstandard“ wäre allerdings noch zu klären.
Literatur
- Rex DK, Ahnen DJ, Baron JA, et al. Serrated lesions of the colorectum: review and recommendations from an expert panel. Am J Gastroenterol 2012;107:1315-29; quiz 1314, 1330.
- Rosty C, Hewett DG, Brown IS, et al. Serrated polyps of the large intestine: current understanding of diagnosis, pathogenesis, and clinical management. J Gastroenterol 2013;48:287-302.
- Kriegl L, Neumann J, Vieth M, et al. Up and downregulation of p16(Ink4a) expression in BRAF-mutated polyps/adenomas indicates a senescence barrier in the serrated route to colon cancer. Mod Pathol 2011;24:1015-22.
- Kriegl L, Vieth M, Kirchner T, et al. Up-regulation of c-MYC and SIRT1 expression correlates with malignant transformation in the serrated route to colorectal cancer. Oncotarget 2012;3:1182-93.
- pring KJ, Zhao ZZ, Karamatic R, et al. High prevalence of sessile serrated adenomas with BRAF mutations: a prospective study of patients undergoing colonoscopy. Gastroenterology 2006;131:1400-7.
- Kahi CJ, Li X, Eckert GJ, et al. High colonoscopic prevalence of proximal colon serrated polyps in average-risk men and women. Gastrointest Endosc 2012;75:515-20.
- Hetzel JT, Huang CS, Coukos JA, et al. Variation in the detection of serrated polyps in an average risk colorectal cancer screening cohort. Am J Gastroenterol 2010;105:2656-64.
- Khalid O, Radaideh S, Cummings OW, et al. Reinterpretation of histology of proximal colon polyps called hyperplastic in 2001. World J Gastroenterol 2009;15:3767-70.
- Singh H, Bay D, Ip S, et al. Pathological reassessment of hyperplastic colon polyps in a city-wide pathology practice: implications for polyp surveillance recommendations. Gastrointest Endosc 2012;76:1003-8.
- Wong NA, Hunt LP, Novelli MR, et al. Observer agreement in the diagnosis of serrated polyps of the large bowel. Histopathology 2009;55:63-6.
- Ensari A, Bilezikci B, Carneiro F, et al. Serrated polyps of the colon: how reproducible is their classification? Virchows Arch 2012;461:495-504.
- Glatz K, Pritt B, Glatz D, et al. A multinational, internet-based assessment of observer variability in the diagnosis of serrated colorectal polyps. Am J Clin Pathol 2007;127:938-45.
- Holme O, Loberg M, Kalager M, et al. Effect of flexible sigmoidoscopy screening on colorectal cancer incidence and mortality: a randomized clinical trial. Jama 2014;312:606-15.